Έμφραγμα μυοκαρδίου, Ασταθής στηθάγχη
Αιτίες
Συνήθως αποτελεί επακόλουθο της επονομαζόμενης ρήξης (αθηρωματικής) πλάκας με συνέπεια τη συσσώρευση θρόμβου.
Άλλες αιτίες είναι η αυξημένη ανάγκη για κατανάλωση οξυγόνου ή η μειωμένη διαθεσιμότητα σε οξυγόνο (σπασμός στεφανιαίων, αναιμία, υπέρταση, υπόταση, αρρυθμία).
Μετά από καρδιακή ισχαιμία, νέο αποκλεισμό σκέλους, θρόμβωση στεφανιαίων μπορεί να ακολουθήσει έμφραγμα μυοκαρδίου με αιφνίδιο θάνατο.
Παράγοντες κινδύνου:
Βλέπε στο υποκεφάλαιο Πρόληψη καρδιαγγειακών νόσων στο παρόν κεφάλαιο.
Συμπτώματα
Οπισθοστερνικό θωρακικό άλγος > 15 λεπτών σε ηρεμία, το οποίο δεν υποχωρεί με λήψη υπογλώσσιας νιτρογλυκερίνης.
Συχνά αντανακλά στον τράχηλο, τις σιαγόνες, τα δόντια, τους ώμους ή τα πάνω άκρα.
Μπορεί να εκδηλώνονται συγχρόνως και άλλα συμπτώματα, τα οποία μερικές φορές αποτελούν και τα πρώτα συμπτώματα:
Ανησυχία, δύσπνοια (πνευμονικό οίδημα;), ναυτία, εξασθένηση, αίσθηση νόσησης γενικά, αδυναμία, λιποθυμία και εφίδρωση.
Σε ηλικιωμένους είναι συχνή η κοιλιαλγία.
‘‘Το σιωπηλό έμφραγμα’‘ είναι συχνό σε ηλικιωμένους (έχει διαπιστωθεί ότι ποσοστό μέχρι 80% των εμφραγμάτων μένουν αδιάγνωστα), σε διαβητικούς, καθώς και σε γυναίκες.
Ασυνήθιστη κόπωση διάρκειας αρκετών εβδομάδων μπορεί να προμηνύει έμφραγμα.
Διαφορική διάγνωση
Βλέπε το υποκεφάλαιο στηθαγχικό άλγος.
Διάγνωση
* Τιμή τροπονίνης, που ανευρίσκεται τουλάχιστον μία φορά πάνω από τα φυσιολογικά όρια, ανάλογα με τη μέθοδο μέτρησης + σε επανειλημμένο έλεγχο ανέρευση αυξημένων ή μειωμένων τιμών (τουλάχιστον δύο μετρήσεις με μεσοδιάστημα το λιγότερο 6 ωρών).
ΣΗΜΑΝΤΙΚΗ ΠΑΡΑΤΗΡΗΣΗ: Τα επίπεδα τροπονίνης Ι αίματος είναι χαμηλότερα σε καπνιστές συγκριτικά με μη-καπνιστές (σύμφωνα με νορβηγική μελέτη – 2016).
Επίσης τουλάχιστον ένα από τα ακόλουθα:
* Τυπικά συμπτώματα > 15 λεπτών (βλέπε παραπάνω στα Συμπτώματα) ή πνευμονικό οίδημα χωρίς άλλη εξήγηση.
* ΗΚΓ/κές μεταβολές (βλέπε παρακάτω).
* Aνάσπαση-ST ή νεοεμφανιζόμενος αποκλεισμός αριστερού σκέλους.
Δεν υπάρχουν σαφή όρια για το διαχωρισμό μεταξύ εμφράγματος του μυοκαρδίου και ασταθούς στηθάγχης.
Μόνο τα επίπεδα των βιοχημικών δεικτών είναι καθοριστικά για τη διάγνωση.
* Απεικονιστικά διαγνωστικά ευρήματα, που αποτελούν ενδείξεις πρόσφατης απώλειας βιώσιμου μυοκαρδίου ή διαταραχές της κινητικότητας των τοιχωμάτων.
* Aσθενής, στον οποίο μετά από διενέργεια PTCA, αυξάνονται οι δείκτες καρδιακής βλάβης τουλάχιστον 3 φορές πάνω από τα φυσιολογικά επίπεδα.
Μεταβολές-ΗΚΓ/τος:
Η διάγνωση βασίζεται σε ένα από τα τρία κριτήρια:
1. Ανάσπαση-ST με το κυρτό προς τα πάνω σε τουλάχιστον 2 απαγωγές.
2. Παθολογικό έπαρμα-Q (> 0,03 δευτερόλ. και > 25% του πλάτους των κυμάτων-R) σε τουλάχιστον 2 απαγωγές ή παθολογική πρόοδος των R.
3. Αρνητικοποίηση των Τ/ κατάσπαση-ST σε τουλάχιστον 2 απαγωγές.
Τα δύο πρώτα από τα παραπάνω κριτήρια αφορούν έμφραγμα με ανάσπαση-ST και το τελευταίο κριτήριο αφορά έμφραγμα χωρίς ανάσπαση-ST.
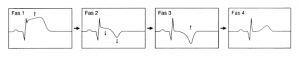
Οι ΗΚΓ/κές μεταβολές συμβαίνουν σε διάφορες φάσεις κατά την εξέλιξη του εμφράγματος (βλέπε την εικ. 8 στο βιβλίο).
Κατά τη φάση 1 είναι εμφανής η ανάσπαση-ST.
Αναπτύσσεται ένα παθολογικό έπαρμα-Q.
Στη φάση 2 το τμήμα-ST ομαλοποιείται, αναστροφή επάρματος-T.
Στη φάση 3 ξεκινάει η ομαλοποίηση του επάρματος-Τ και τελικά
στη φάση 4 το τμήμα ST-T έχει επανακτήσει πλήρως τη φυσιολογική του μορφή, ενώ διατηρείται ένα παθολογικό έπαρμα-Q.
Σημειώστε ότι μόνο στο 40% των ασθενών με έμφραγμα μυοκαρδίου παρατηρούνται μεταβολές-ST στην οξεία φάση.
Ένα φυσιολογικό ΗΚΓ-ηρεμίας δεν αποκλείει την ύπαρξη εμφράγματος μυοκαρδίου ούτε την ύπαρξη ασταθούς στηθάγχης!
Έμφραγμα μυοκαρδίου, που είχε συμβεί παλαιότερα, μπορεί να διαπιστωθεί από την ανάπτυξη επάρματος-Q και/ή διαμέσου απεικονιστικής διαγνωστικής, στην οποία το μυοκάρδιο φαίνεται λεπτό και δε συστέλλεται φυσιολογικά.
 Εικόνα 8
Εικόνα 8
